Neurodermitis – immer anders, immer individuell
Neurodermitis zeigt sich in vielen verschiedenen Ausprägungen. Neben milden Verläufen mit lokal begrenzten Ekzemen können auch sehr schwere Verläufe auftreten, die mit starken Entzündungen der Haut einhergehen und von einem besonders ausgeprägten Juckreiz begleitet werden. Ebenso können die wiederkehrenden Schübe – auch bei ein und derselben Patientin bzw. ein und demselben Patienten – in ihrer Dauer und Ausprägung stark variieren.
Arten der Neurodermitis
Grundsätzlich unterscheidet man zwei Arten der Neurodermitis: die extrinsische sowie die weniger verbreitete intrinsische Form. Der wesentliche Unterschied besteht in der Angriffsposition des Immunsystems: 1
- Patientinnen und Patienten mit extrinsischer Neurodermitis weisen stets deutlich erhöhte Spiegel der Antikörper vom Typ Immunglobulin E (IgE) im Blutserum auf. Schübe werden hierbei durch Allergene wie Hausstaubmilben, Blütenpollen oder bestimmte Nahrungsmittel ausgelöst.
- Bei der intrinsischen Neurodermitis sind die IgE-Spiegel im Normbereich, sodass Allergien nicht ausschlaggebend sind. Deren Entstehen kann allerdings durch die gestörte Hautbarriere begünstigt werden. Umso wichtiger ist präventiv eine gute Hautpflege. Denn so kann verhindert werden, dass aus der intrinsischen eine extrinsische Neurodermitis wird.
Betroffene Hautareale und Sonderformen der Neurodermitis
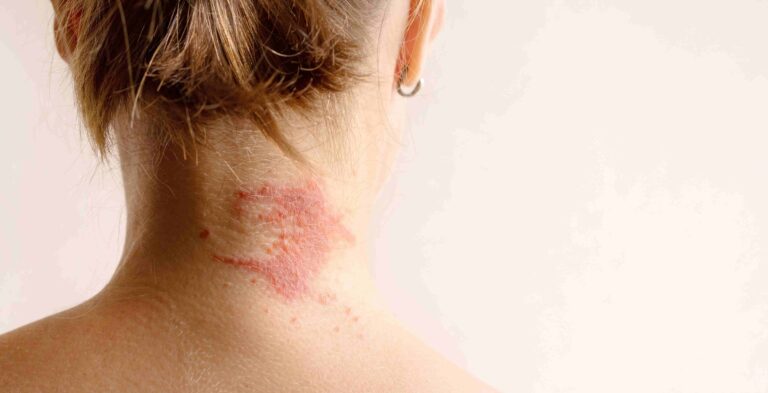
Die Neurodermitis-Symptome können bei jedem Betroffenen in unterschiedlichen Hautarealen auftreten. Im Erwachsenenalter befinden sich die Ekzeme meist in den Beugefalten der Kniekehlen und Ellenbogenbeugen sowie im Gesicht, an Hals und Nacken und an den Händen, wohingegen bei Kindern das Gesicht weniger häufig betroffen ist.2 Zu den sogenannten Sonderformen der Neurodermitis gehören zudem beispielsweise die „pruriginöse“ Neurodermitis, die sich durch zahlreiche stark juckende Knötchen auf der Haut äußert, sowie die „nummuläre“ Neurodermitis, die mit münzförmigen rötlichen Entzündungsherden einhergeht.3
Neurodermitis-Selbsttest
Treten bei Ihnen mindestens drei der folgenden Symptome immer wieder über einen längeren Zeitraum auf? 5 Dann sollten Sie sich an eine auf Neurodermitis spezialisierte Hautärztin bzw. einen spezialisierten Hautarzt wenden.
Sie können mehrere Antwortmöglichkeiten auswählen.
- Ekzem an Gesicht und Streckseiten von Armen und Beinen (bei Kindern)
- Ekzem an Gelenkbeugen wie Ellenbogen, Kniekehlen und Handgelenken (bei Erwachsenen)
- Starker Juckreiz
- Schubweise wiederkehrender Verlauf
- Zusätzlich Heuschnupfen oder Asthma
- Fälle von Neurodermitis, Asthma oder Heuschnupfen bei Verwandten 1. Grades
Minimalvarianten der Neurodermitis
Manchmal besteht eine Neigung zur Neurodermitis, ohne dass typische Hautveränderungen auftreten. Man spricht dann von den sogenannten Minimalvarianten. Hierzu zählen unter anderem eine vermehrte Zeichnung der Innenhandfläche, eingerissene Mundwinkel oder Ohrläppchen sowie trockene bzw. aufgeplatzte Fingerkuppen und Zehenspitzen.4
Differentialdiagnose: Neurodermitis vs. andere Hauterkrankungen
Darüber hinaus gibt es einige andere Hautkrankheiten, die ein ähnliches Krankheitsbild verursachen wie die Neurodermitis. Hierzu gehören unter anderem beispielsweise das seborrhoische Ekzem sowie das Kontaktekzem. Beide können rötliche und schuppende Ekzeme hervorrufen, unterscheiden sich jedoch auf den zweiten Blick: So weist das Kontaktekzem ein anderes Verteilungsmuster auf als die Neurodermitis und dem seborrhoischen Ekzem liegt keine trockene, sondern eine überfettete Haut zugrunde.3
Begleiterkrankungen der Neurodermitis: Der atopische Formenkreis
Neurodermitis zählt zu den Erkrankungen des sogenannten atopischen Formenkreises. Das sind solche Erkrankungen, bei denen eine Neigung zu Überempfindlichkeit und allergischen Reaktionen zugrunde liegt. Dem atopischen Marsch folgend entwickeln viele Patientinnen und Patienten mit Neurodermitis im Laufe ihres Lebens auch Heuschnupfen und/oder allergisches Asthma. Darüber hinaus leiden sie deutlich häufiger an Kontaktallergien oder Nahrungsmittelunverträglichkeiten wie beispielsweise Laktoseintoleranz. 6 Bakterien, Viren, Pilze oder Keime haben zudem aufgrund der gestörten Hautbarriere ein leichteres Spiel und verursachen oftmals schmerzhafte Infektionen. Deutlich sichtbar wird dies im Falle einer Besiedelung mit dem Hautkeim Staphylococcus aureus durch gelbliche Verkrustungen und Entzündungen. Im schlimmsten Fall kann sich sogar eine lebensbedrohliche Superinfektion entwickeln wie das Eczema herpeticatum, hervorgerufen durch Herpes-simplex-Viren.3 Im Zusammenhang mit Neurodermitis kann es häufiger als bei der Durchschnittsbevölkerung zu chronisch-entzündlichen Darmerkrankungen wie Morbus Crohn oder Colitis ulcerosa kommen.4
Kurz und knapp: Individuelle Ausprägungen bei Neurodermitis
- Neurodermitis äußert sich bei jedem individuell – sowohl hinsichtlich der betroffenen Hautareale als auch in Bezug auf Symptome, Dauer und Intensität der wiederkehrenden Schübe.
- Es werden die extrinsische und intrinsische Neurodermitis unterschieden. Der wesentliche Unterschied besteht in der Angriffsposition des Immunsystems.
- Sogenannte Minimalformen wie vermehrte Zeichnung der Innenhandfläche oder trockene bzw. aufgeplatzte Fingerkuppen und Zehenspitzen können auf eine „schlummernde“ Neurodermitis hinweisen und sollten daher unbedingt ernstgenommen und von der Hautärztin bzw. vom Hautarzt abgeklärt werden.
- Die bei Neurodermitis zugrundeliegende Neigung zur Überempfindlichkeit (Atopie) ebnet weiteren atopischen Erkrankungen den Weg. Darüber hinaus erhöht die geschädigte Hautbarriere das Risiko für Infektionen durch Bakterien, Viren und Pilze.
Quellen
- 1 Allergieinformationsdienst. Neurodermitis oder atopisches Ekzem – was ist das?, online unter: https://www.allergieinformationsdienst.de/krankheitsbilder/neurodermitis/grundlagen.html [zuletzt abgerufen am 14.05.2025].
- 2 https://www.usz.ch/krankheit/neurodermitis/ [zuletzt abgerufen am 16.05.2025].
- 3Neurodermitistherapie.info. Die vielfältigen Symptome der Neurodermitis, online unter: https://www.neurodermitistherapie.info/grundlagen/symptome.html
- [zuletzt abgerufen am 14.05.2025].
- 4S3-Leitlinie „Atopische Dermatitis“ (AWMF-Registernr. 013-027) (2023) verfügbar unter: https://register.awmf.org/de/leitlinien/detail/013-027 [zuletzt abgerufen am 14.05.2025.
- 5 ECARF. Selbsttest, online unter: https://www.ecarf.org/info-portal/allgemeine-allergie-infos/selbsttest/, letzter Zugriff: 14.05.2025].
- 6 Augustin M, Glaeske G, Hagenström K. Neurodermitisreport 2021, online unter: https://www.tk.de/resource/blob/2099728/f11f6963ffd92ac371d3e1bf717251c8/neurodermitisreport-2021-kurzfassung-data.pdf [zuletzt abgerufen am 14.05.2025].